الجراحة الأمامية لإستبدال مفصل الورك الكلي من خلال حد أدنى من الغزو
تعد الجراحة الأمامية لإستبدال مفصل الورك الكلي من خلال حد أدنى من الغزو (AMIS) جراحة من أحدث وأفضل الجراحات المعتمدة في هذا المجال في مراكز الورك الرئيسية في جميع أنحاء العالم.
يرتكز نهجنا المعتمد لاستبدال مفصل الورك الكلي على إعطاء أهمية متساوية لكل من :
- تفعيل الأداء
- تحقيق حد أقصى من الدوام
- تسريع الشفاء
النهج العملي المفضل لدينا هو تقنية AMIS )الجراحة الأمامية لإستبدال مفصل الورك الكلي من خلال حد أدنى من الغزو( .هي تقنية محبذة ومزاياها البارزة مقارنةً بالتقنيات التقليدية الأخرى يمكن تلخيصها على النحو التالي:
- موقع شق الجلد في تقنية AMIS محدد في مكان واحد وذلك بهدف عدم إصابة أي عصب أو شريان بأي ضرر.
- تستخدم هذه التقنية الجراحية المسار ما بين العصب للوصول إلى كبسولة مفصل الورك وعلاوة على ذلك، بما أنه لا يوجد أي فصل للعضلات في هذه التقنية، فان هذه التقنية لا تعتبر تقنية ما بين العصب فقط، بل وما بين العضل أيضاً . انها حقاً ذات حد أدنى من الغزو. لا يتم قطع الأوتار أو العضلات أو فصل أي منها. هناك انخفاض بارز في الشعور بألم ما بعد العملية الجراحية . هذا ما يسرع من عملية تجاوب المريض لعلاج إعادة التأهيل المطلوب بعد العملية الجراحية. في الواقع، بعض المرضى ذات القوة الجسدية العالية يستعيدون الشعورالطبيعي بعمل الورك في فترة قصيرة جدا من الزمن، لدرجة أنه أحياناً علينا تحذيرهم من المبالغة في الاداء خلال الفترة الاوليّة.
- على الرغم من صغر حجم الشق (6- 8 سم)، فان موقعه ومسار تشريحه العميق يسمح برؤية واضحة لعنق الفخذ ورأس الفخذ قبل إدخال الزرع.
- الغالبية العظمى من المرضى لا تتطلب عمليات نقل دم أثناء الجراحة.
- لا فقدان للدم داخل الشق الجراحي ولا حاجة الى أنبوب نزح.
- يمكن تخفيض الاحتياطات والمحاذير في فترة ما بعد الجراحة إلى أدنى حد ممكن، حيث أن إحتمال حدوث خلع، بناءً على سلسلة من جراحاتنا و جراحات اخرى، تقريباً منعدم.
- أظهرت نتائجنا ونتائج أخرى من مراكز في جميع أنحاء العالم أن فترة الاستشفاء والألم وفقدان الدم والإنقطاع عن العمل يمكن أن تنخفض إلى ما يقارب النصف مقارنة بالتقنيات التقليدية.
- تظهر خبرتنا أن التقنية التي نعتمدها يمكن اعتمادها مع الغالبية العظمى للمرضى الذين هم بحاجة الى استبدال مفصل الورك، باستثناء بعض الحالات النادرة.
كلمة تحذير
إن أي مريض يحتاج الى عملية استبدال الورك الكلي يجب أن يعرف أن هذه التقنية ليست إجراء يمكن لأي جراح عظام أن يقوم به. التقنية المتبعة معقدة، وأمد تعلم هذه التقنية طويل.
أنا شخصياً أتردد كثيراً قبل إعطاء رقم محدد لعدد العمليات التي يجب على الجراح القيام بها لاعتباره أنجز "أمد التعليم" وأصبح مؤهلاً للقيام بهذه العملية، وأنا متأكد أن هذا الرقم يتغير من متعلم إلى آخر. ولكن في الوقت نفسه، نعتقد أن الجراح لا ينبغي عليه الحصول على الخبرة على حساب مرضاه. إذا كان أمد التعلّم لذوي الخبرة في جراحة الورك هو 40 إلى 50 عملية، فمن الواضح أن هذه التقنية ليست مضمونة ليقوم بها الجراحون الذين يمارسون جراحة استبدال مفصل الورك من حين الى اخر.
يحصل العديد من الجراحين على فرصة للسفر إلى مراكز متخصصة ومهمة للمشاركة في دورة تدريبية ليوم واحد على استخدام هذه التقنية. الا أن يوماً واحداً من التدريب ليس كافياً ، ونحن نود أن نرى المزيد من "التدريب العملي" للجراحين ذوي الخبرة المحدودة على أيدي الجراحين المهرة في هذه التقنية .
THE ADVANTAGES OF FEMORAL NECK RETENTION IN TOTAL HIP REPLACEMENT WITH “SHORT STEMS”
If you need a hip replacement and your femoral bone is of good quality every effort should be made to retain native bone rather than sacrifice it. This concept is called de-escalation. Retaining the femoral neck when using collum and partial collum short stems potentially improves biomechanical reconstruction and prevents unnecessary dissection to expose the proximal femur, in keeping with the spirit of minimally invasive techniques. (Fig. 1)

Healthy bone should not be resected for the sole purpose of providing sufficient space for a voluminous implant. (Fig. 2)
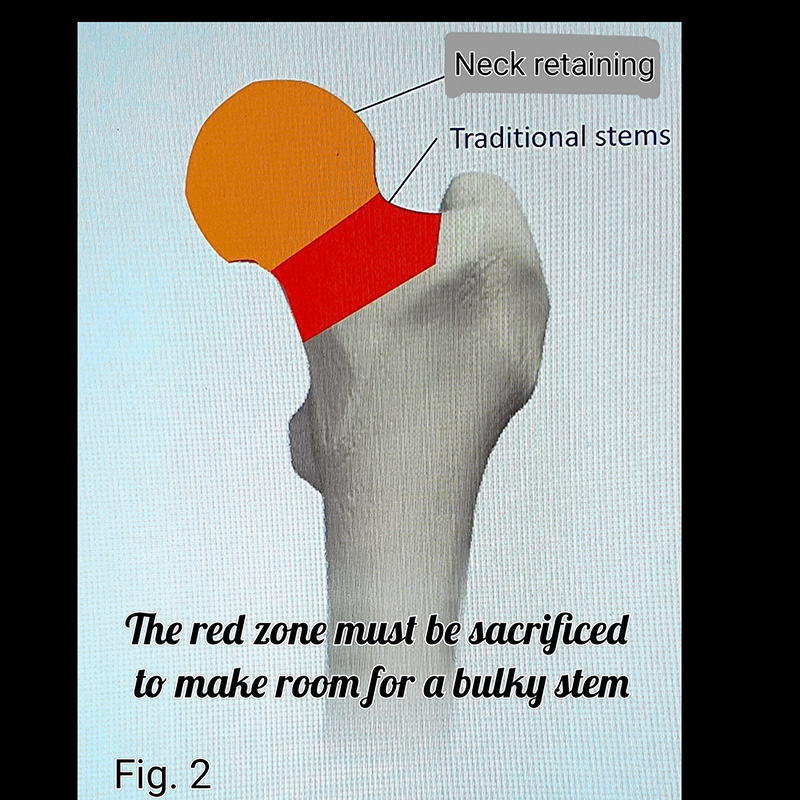
The common practice of adapting the patient to the implant is wrong.
In total hip replacement, it is still common practice to resect the head and neck of the femur. This is wrong. The femoral neck is not a throwaway bone, and its preservation is mechanically useful, therefore the question arises, why resect it? There appear to be two arguments for resection, and both arguments are relics surviving from an earlier time in the evolution of orthopedic surgery :
1 – Historical convention: The first prostheses for the replacement of the femoral head were designed for patients with femoral neck fractures where much of the neck was already lost and the idea was to replace the head with a metallic stem passed into the femoral shaft.
2 – Surgical convenience: The femoral neck is an obstacle to inserting a bulky device into the femoral canal. The insertion of the stem into the canal through the resected neck became easier the more bone you remove from the proximal femoral segment. (Fig. 3)

The common practice of adapting the bone to the implant should be abandoned and every effort should be made to adapt the implant to the bone. (Fig. 4)

Implants which respect the existing morphological conditions of the bone appear to give the bone less “work” to achieve integration.
Finite element analysis revealed that load transfer to the proximal femur is more physiological with a femoral neck retaining stem compared to a traditional neck sacrificing stem. Femoral stress distribution with a neck retaining stem has a similar pattern to that of the underanged femur. (Fig.5)
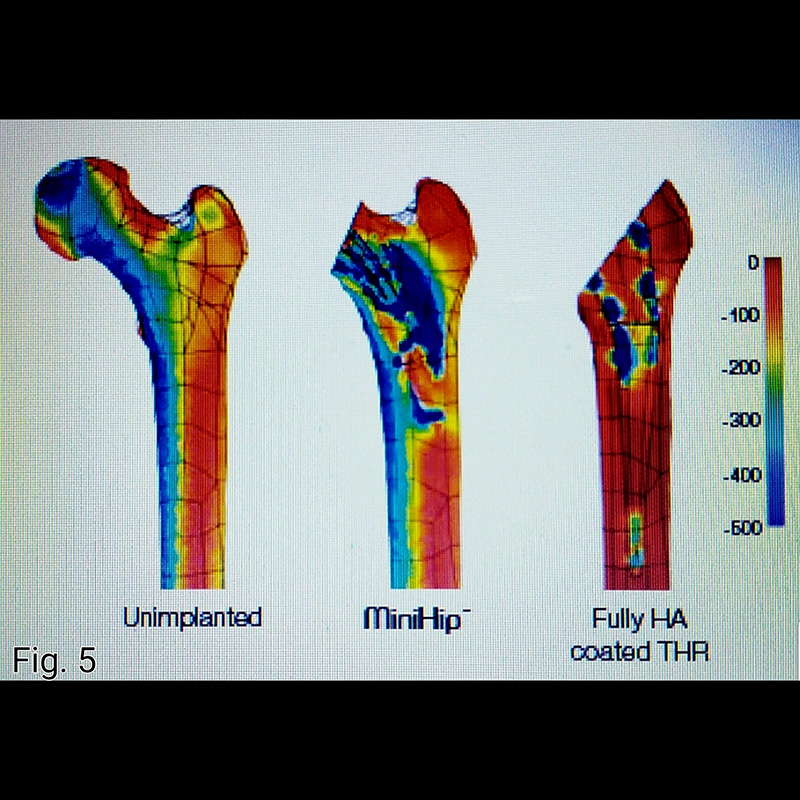
This physiological stress distribution is essential to restore biomechanical equilibrium of the hip.
Optimal anatomy restoration combined with a muscles preserving approach will result in a balanced hip, leading to a forgotten hip perception. The emerging Forgotten Joint Score (FJS) has been suggested to assess patient satisfaction as a more discriminating option compared to traditional scoring systems.
Today’s patients are of a younger age and have a longer life expectancy. They also have higher expectations on their postoperative activity levels. Implants needs therefore to respond to more demanding requisites.
Short-stemmed femoral implants are currently used for total hip replacement in young and active patients to conserve bone, provide physiological loading, restore 3D hip geometry, and reduce the incidence of postoperative thigh pain. For some designs, clinical data collected from large patient cohorts showed a survivorship comparable to traditional stems.
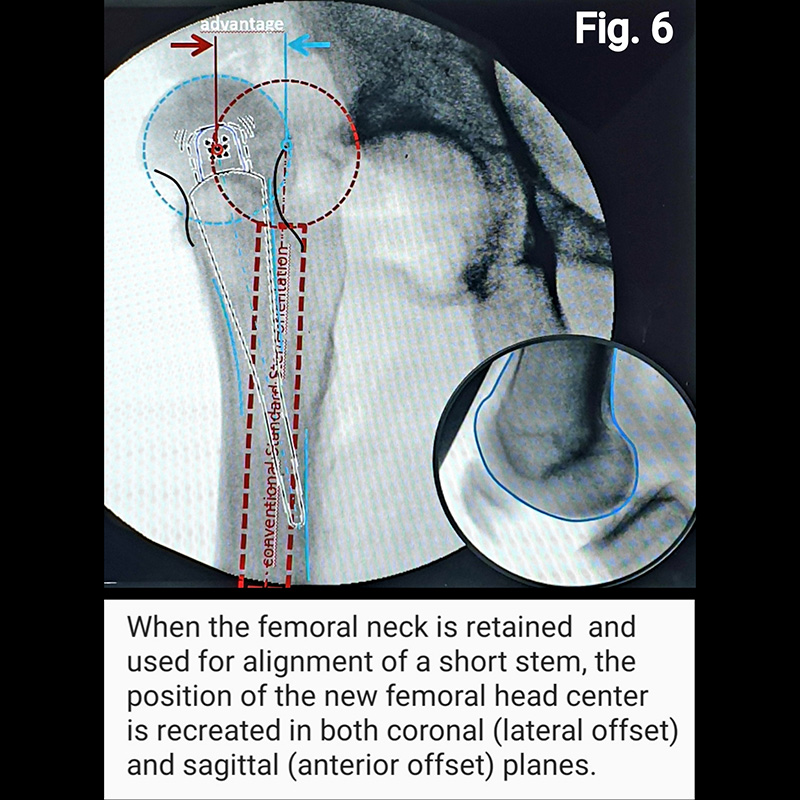
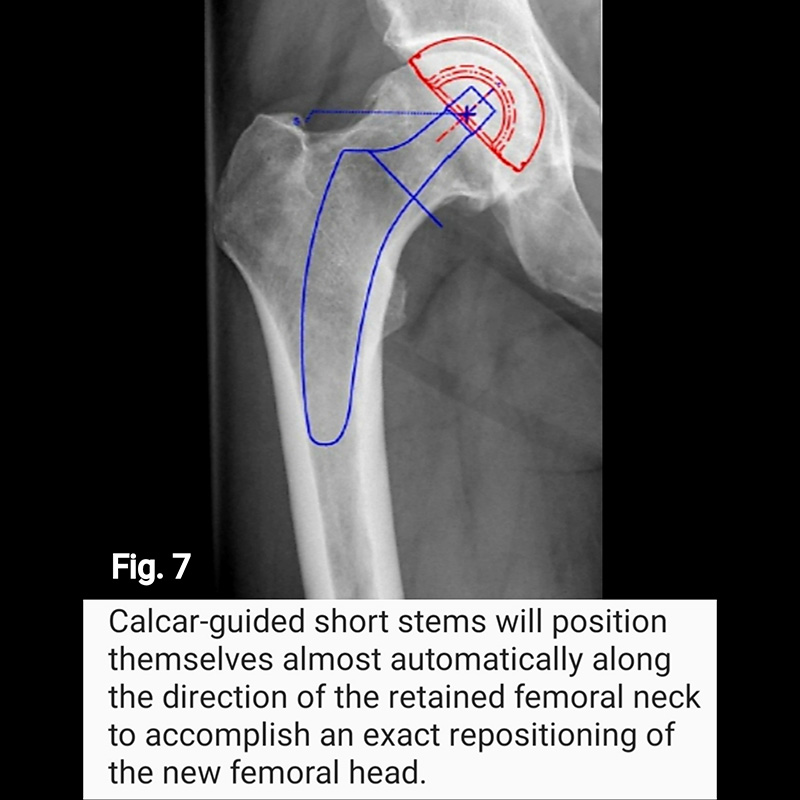
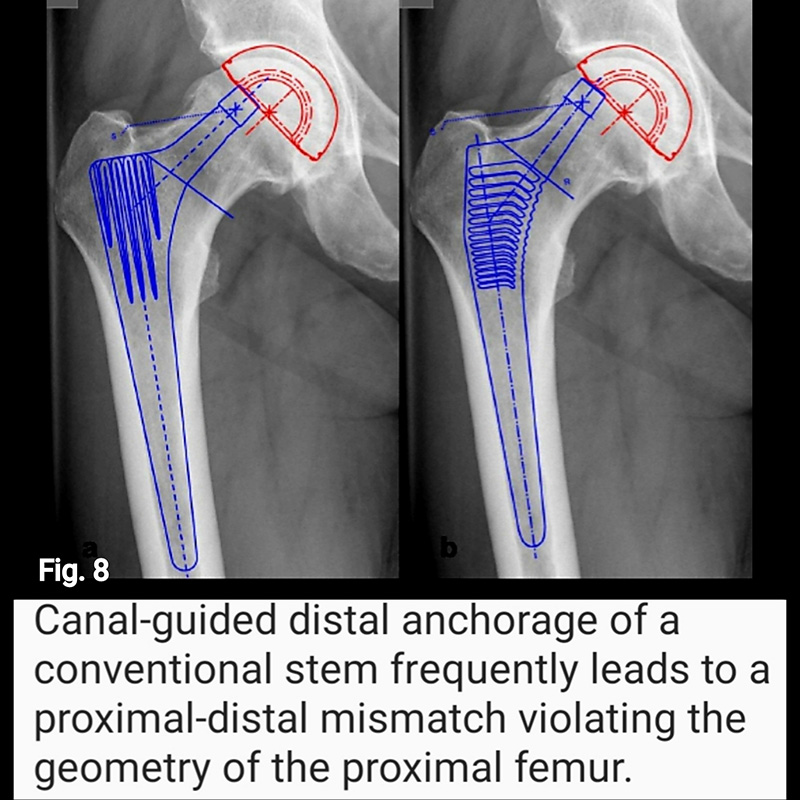
Short stems offer numerous advantages. First, with some short stem designs, a majority of the femoral neck is preserved. Surgically, this requires less surgical dissection and mitigates soft tissue and bone damage. Retaining the femoral neck has significant mechanical advantage in reducing both axial and torsional loads, as well as restoring the center of rotation of the femoral head in the sagittal plane (respect the anterior offset) improving hip balance (Fig. 6), and in the coronal plane (respect horizontal offset) improving abductor strength (Fig. 7 and Fig. 8). Ultimately, preservation of the femoral neck provides a more natural barrier to migration of particulate debris, is associated with less blood loss and less time and energy to rehabilitate the hip, reduces stress shielding of the proximal femur (i.e., load redistribution and subsequent loss of proximal femoral bone mass) (Fig. 9), and reduces end-of-stem thigh pain (spot weld Fig.9).

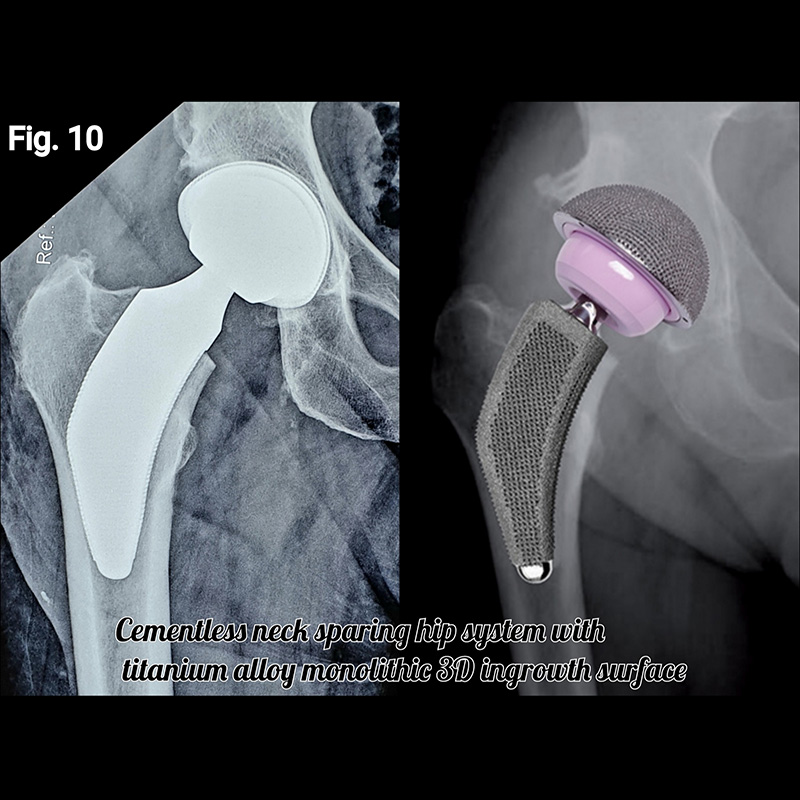
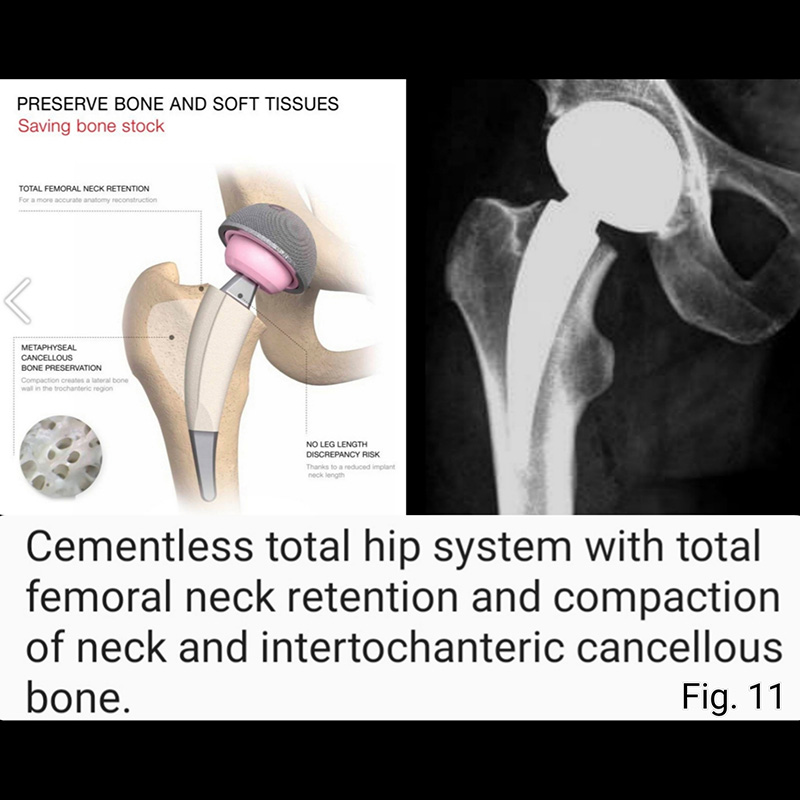
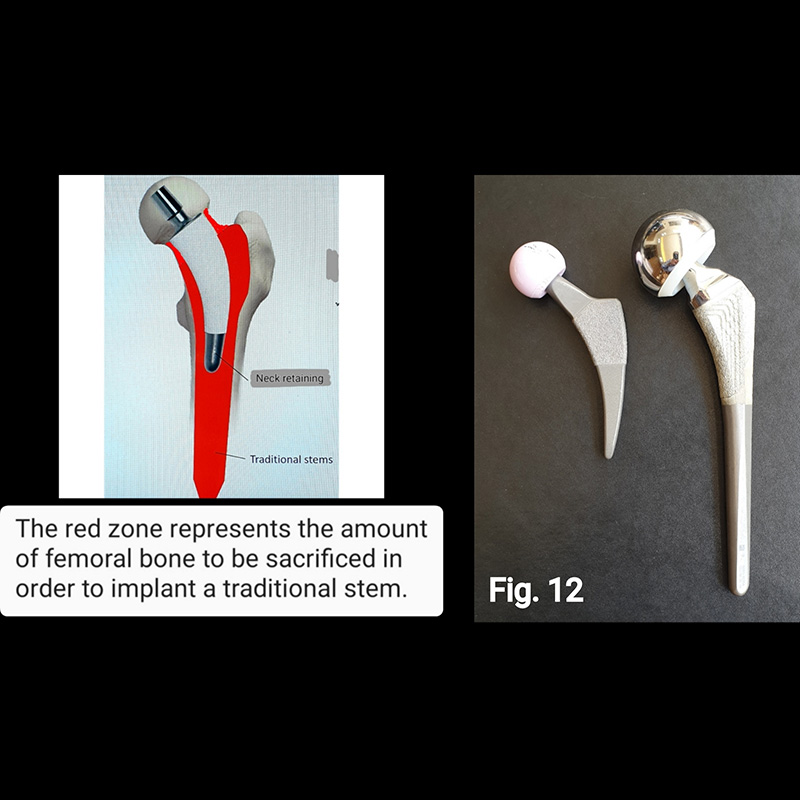
In consideration of all these aforementioned advantages, the use of a short stem can make patient rehabilitation faster and less painful. Because of its smaller size, the short stem is easier to insert, and this facilitates a more minimally invasive surgical approach (Fig. 10 and Fig 11). The novel design feature inherent in short stem implants, namely, preservation of proximal native bone and tissue, theoretically affords easier revision surgery if or when it becomes necessary (Fig.12).
Virtually, every major implant company now offer a “short stem” and now there are a plethora of different designs. It is important to note, however, that not all short stems achieve initial fixation at the same bone interface region, and the surgeon must be aware of the surgical preparation difference for a short metaphyseal style stem versus a neck preserving style stem.
The short neck-stabilized stems and metaphyseal-stabilized stems have demonstrated excellent clinical results. Improved bone remodeling has been impressive. We are encouraged with our experience with short stems which has exceeded 10 years and we continue to use and evaluate these devices.
تسطيح الورك (تلبيس مفصل الورك)
خلافا لعملية استبدال مفصل الورك (THR)، التي تتطلب إزالة الجزء العلوي من عظم الفخذ وادراج جذعية في رمح العظام، يستوجب تسطيح الورك وضع "غطاء" معدني على رأس الفخذ المعاد تشكيله، مما يحمي كلّ من الرأس والرقبة ويلغي الحاجة للدخول الى داخل عظم الفخذ.
ويشير مؤيدو هذه التقنية الى هذه الفوائد، بالاضافة إلى ثبات أفضل للمفصل وانخفاض خطر الخلع بسبب زيادة حجم رأس الفخذ ،وتعتبر هذه الاسباب أسباب وجيهة للجراحين لاختيار هذه التقنية على تقنية الاستبدال الكلي لمفصل الورك.
ومع ذلك يحذر النقاد من أن عمليّة التسطيح هذه تعتبر أصعب من عمليّة تبديل المفصل الكامل (THR)، كما أن قلة من المرضى تملك المعايير المطلوبة لإجراء هذه العملية الجراحية، كما يلاحظ زيادة نسبة خطر كسر عنق الفخذ واحتمالا ً غير معروفا لإمكانية السميّة نتيجة تفاعل المعدن-على-معدن.
كما ان عملية تسطيح الورك هي جراحة ليس بمقدور أي جراح عام للعظم والمفاصل القيام بها. أمد تعلّمها طويل، كما أن اختيار المريض المؤهل لإجراء العملية أمر بالغ الدقّة لضمان نجاحها.
كما أن نسبة الحالات التي تستوفي شروط العمليّة محدودة. عدد المرضى الذين يستوفون الشروط الاجراء عمليّة تسطيح مفصل الورك لا يتجاوز %10 من اجمالي عدد المرضى داخل اي عيادة تخصصيّة لجراحة الورك. أفضل المرشحين لاجراء عمليّة التسطيح هم هم الذكور ما دون 55 سنة والذين لا يعانون من هشاشة العظام وأولئك الذين لديهم مخزون عظمي ذات نوعية جيدة. مع رقم مناسب لنسبة الرأس للعنق.
يهدف تسطيح الورك الى الحفاظ على مخزون العظام، وخاصة المتعلّق برأس غظم الفخذ حيث لا يتم سوى إزالة سطحية للعظام المريضة خلال إعادة تشكيل رأس الفخذ. في يوم من الايام عند اللجوء الى مراجعة عمليّة التسطيح، سوف تكون سهولة العمل الجراحي مشابهة لعمليّة تبديل مفصل الورك للمرة الاولى.
عمليّة مراجعة استبدال الورك الكلّي
جراحة استبدال المفاصل هي بلا شك واحدة من أعظم الإنجازات الطبية في عصرنا هذا. وقد أجريت جراحة استبدال الورك والركبة لملايين المرضى في جميع أنحاء العالم. وحسنت هذه الإجراءات نوعيّة حياة المرضى من خلال تخفيف الألم وتحسين نطاق الحركة، وزيادة القدرات الجسدية.
على الرغم من أن جراحة استبدال المفاصل تعتبر جراحة ناجحة بشكل مذهل، الا انّ نسبة عشرة في المئة فقط من الاستبدالات تفشل مع مرور الوقت وتتطلّب عمليات للمرة الثانية، هذه العمليات تعرف بعمليات المراجعة، والهدف منها ازالة المفصل الصناعي القديم واستبداله بعناصر جديدة.
تعد جراحة المراجعة إجراءا معقداً يتطلب تخطيطا وتصميما دقيقا قبل الجراحة، كما يحتاج الى معدات وبدلات صناعية متخصصة، ومهارة في تقنيات جراحية معقدة لتحقيق نتيجة جيدة.
معظم عمليّات استبدال الورك والركبة يكون لها اداء جيد لوظيفة المفصل على مدى حياة المريض. ومن المتوقع أن تؤمن عمليات استبدال الورك والركبة الحالية وظيفة اداء لا تقل عن 10 إلى 20 سنة لدى 90 في المئة من المرضى . ويرجع ذلك إلى عدة عوامل.
- غالبا ما تجرى عمليات استبدال المفصل على الافراد الاكبر سنا الذين يميلون الى استهلاكه بشكل اقل مقارنة مع الافراد الاصغر سنّا.
- المواد والتقنيات المتطورة المستعملة حاليا تحسن نوعية تثبيت الزرع في العظم. وكان هذا الامر يعتبر نقطة ضعف في الماضي يسبب فشل العملية مع مرور الزمن.
- تكنولوجيا التصنيع قد قلصت بشكل ملحوظ من احتكاك السطوح المتحركة.
- تركيز الخبرات. يتم تحقيق أفضل النتائج على يد الجراحين المختصين الذين يعملون ضمن وحدات جراحية متقدمة ذات مواصفات عالية ضمن بيئة موحدة.
بما ان عدد المرضى دون سن ال 50 الذين يحتاجون الى تركيب مفصل اصطناعي هو على ارتفاع، وبما ان امل العيش عموما هو على ارتفاع ايضا، سوف يوجد شريحة متزايدة من المرضى المستفيدين من المفاصل الاصطناعية الذين ستتفوق اعمارهم على اعمار المفاصل المزروعة.
وسوف يستند قرار إجراء مراجعة جراحة استبدال المفاصل على عدة عوامل. الشعور بالألم في المفاصل أو تورم، وذلك بسبب الانحلال، التلف أو العدوى. وظيفة المفصل الاصطناعي قد تتدنى بما يؤدي الى العرج، التشنج، أو عدم الثبات. أخيرا، قد تظهر الأشعة السينية على وجود تغيير في موضع أو حالة أحد المكونات. كل هذه العوامل تحدد زمن الحاجة لإجراء جراحة مراجعة المفصل.
أسباب فشل زرع البدلات الاصطناعية
يختلف تشريح الورك والركبة بعد عملية استبدال المفاصل بالمقارنة مع حالته قبل الجراحة. على سبيل المثال، بعد عملية الاستبدال، يظهر التشريح وجود أجسام معدنية كبيرة واحتمال لوجود الاسمنت. بالإضافة إلى ذلك، قد يكون هناك نسيج ندبي وفقداناً للعظام. يجب معالجة هذه العوامل في عملية مراجعة الاستبدال الاول الفاشل.
قد تفشل عملية زرع البدلات الصطناعية لعدة أسباب فيزيولوجية: التفكك، الالتهاب، الخلع، أو عوامل متعلقة بالمريض. يساهم علم التشريح والفيزيولوجيا المرضية لاستبدال المفصل الاولي الفاشل في قرار إجراء عملية مراجعة للمفصل.
التفكك
بعض عمليات مراجعة استبدال المفصل تكون ضرورية بسبب تفكك البدل الاصطناعي. عندما يتم زرع بدل اصطناعي في عملية استبدال المفصل الاولى، ، تثبت مكونات المفصل المعدني والبلاستيكي منها من اجل المحافظة على ثباتها لاطول مدة ممكنة. وبالتالي، اما يتم تثبيتها بواسطة الاسمنت واما يتوقع ان ينمو العظم على سطح الزرع. في كلا الحالتين، يثبت الزرع بقوة في العظم.
الا أن الاحتكاك الناتج عن فرك أسطح المفاصل ببعضها البعض يسمح بتقشير سطح الزرع مما يكوّن جزيئيات صغيرة. تتجمع هذه الجزيئيات حول المفصل. في عملية تسمى بالتفكك العقيم يتدمر الرباط الذي يربط الزرع بالعظم في محاولة الجسم لهضم الجزيئيات الصغيرة. عندما يصبح الزرع رخو، يعاني المريض من الألم والتشوه وعدم الثبات. بالإضافة الى ذلك، عملية هضم الجزيئات أو تحلل الجزيئيات التالفة يسبب هضم العظام الطبيعية على حد سواء.هذا من شأنه ان يضعف العظم أو حتى يؤدي الى كسر فيه ما قد يعرّض نجاح عملية المراجعة للخطر. في هذه الحالة ، ستواجه الجراحة النقص في مخزون العظام. وتعد حالة التفكك العقيم الوجه الأكثر شيوعاً لفشل عملية زرع الورك أو الركبة.
الالتهاب
يعد الالتهاب سبب فيزيولوجي آخر لفشل عملية زرع البدل الاصطناعي. تشكل الزرعات المعدنية والبلاستيكية سطحاً مؤاتياً لتكوّن البكتيريا. بالإضافة إلى ذلك، الأنسجة التي أجريت عليها الجراحة مسبقا تتغذى من إمدادات دم متغيّرة قد لا تكون كافية لمحاربة الالتهابات. فحتى إن بقيت البدلات الاصطناعية المزروعة ثابتة، فإن الشعور بالألم والورم والنزح غالبا ما يشكلون سبباً وجيهاً للقيام بعملية المراجعة. أخيراً المحاربة الابدية للالتهابات قد تضعف المريض وتعرض حياته للخطر . مع التقنيات الجراحية الحالية ونظام الأدوية المضادة للالتهاب، تصل نسبة احتمال حدوث التهاب إلى 0،5 %.
الخلع
الخلع هو شكل اخر من اشكال فشل عملية زرع البدل الاصطناعي (الانخلاع هو ازاحة الزرع من موقعه الطبيعي). ويعتبر مشكلة شائعة في الورك وليس الركبة. نسبة حدوث انخلاع بعد عملية استبدال الورك تتراوح من 0% إلى 10%، اي بمعدّل حالة واحدة من بين كل 50 مريض. قد يختبر بعض المرضى عدة انخلاعات وفي هذه الحالة يضطرون لإجراء عملية مراجعة. يمكن أن يحدث الانخلاع بسبب انفكاك أو عدم كفاءة الأنسجة الرخوة، أو وضعية المكونات غير الملائمة، أو بسبب عوامل متعلقة بالاعصاب، أو بسبب عدم التزام المريض بالتعليمات والعلاج الفيزيائي.
عوامل متعلقة بالمريض
يواجه المرضى الشباب والنشيطين جسديا احتمالا أعلى للقيام بعملية مراجعة. بينما يواجه المرضى الذين يعانون من السمنة خطراً أكبر لتعرض البدلات الاصطناعية التي تم زرعها للتفكك والتلف. ويعاني المرضى الذين أجريت لهم جراحة استبدال اوليّة نتيجة التهاب المفاصل، والمرضى الذين يعانون من نخر انعدام الأوعية، والمرضى الذين يعانون من كسر مسبق في الورك من خطر أكبر للتعرض للتفكك. هذه الحالات الجسدية والفيزيولوجية تؤدي إلى ضرورة اجراء جراحة مراجعة في المفصل.
التشخيص
أثبتت جراحة استبدال المفاصل قدرتها على التخفيف من الألم وزيادة القدرات الجسديّة في معظم المرضى. بمجرد أن يتخطّى المريض فترة ما بعد الجراحة تزول أعراض الألم وتعود حركة المفصل الى طبيعتها لفترة طويلة من الزمن.
من اعراض فشل زرع البدل الاصطناعي للمفصل ارتفاع درجة الألم، وتغيّر وضعية البدل الاصطناعي، أو انخفاض فعالية وظيفته مع العرج او الخلع. يحتاج المريض الذي يعاني هذه الأعراض الى عملية مراجعة لاستبدال المفصل الاولي الفاشل. لذلك يتم اجراء الكشف الاعتيادي، الذي يتضمن فحص جسدي ومراجعة لتاريخ المريض, فحص أشعة، فحوصات مخبرية، وحتى الفحوصات الوميضيّة.
التدخل الجراحي والاعتبارات : جراحة الورك
يتوقع لأكثر من 90 % من المرضى الذين يخضعون لعمليات مراجعة استبدال المفصل الاوّلي الفاشل أن تكون نتائجهم جيدة إلى ممتازة، وحتى بالاخذ بعين الاعتبار ارتفاع معدل المضاعفات المحتملة مقارنة باول مرة تم فيها استبدال المفاصل. بعد تقييم الخيارات المتاحة، معظم المرضى والأطباء يفضلون اجراء عملية مراجعة على الخيارات الجراحية الأخرى.
يعتبر التدخل الجراحي المرافق لعملية استبدال المفصل تدخلا معقداً واجراءاً صعباً . ولذلك، يجب الاخذ بعين الاعتبار جميع التفاصل التي قد تشكل عائقاً وتحدّياً عند الجراحة. القاسم المشترك بين جميع عمليلت مراجعة الاستبدال الاول الفاشل هو تقييم جودة العظام الموجودة، وإزالة المكونات والاجزاء التي لم تعد تقوم بوظيفتها، بالاضافة الى إعادة بناء ما تبقى من العظام والانسجة الرخوة ، وتثبيت المكونات الجديدة في العظام.
النظر في كل هذه التحديات أمر ضروري لانجاز جراحة مراجعة ناجحة للاستبدال الاول الفاشل.
في جراحة مراجعة الورك، يجب معالجة اجزاء الفخذ (الوقف والكرة) و أقسام الحق (المقبس).
- قد يكون سبب القصور في عظام الورك ناتج عن تحلل وتلف، أو كسر، أو حجب في العظام نتيجة الإجهاد الطبيعي. تقسم هذه العيوب وفقا لعدة معايير وتصنيفات.
- عندما يتم هذا التقييم والتصنيف، يتم تحديد الطريقة الامثل لإزالة المكونات الموجودة. إذا كانت بعض أجزاء البدل الاصطناعي لا تزال تعمل بفعالية، يتم العمل على المحافظة عليها. وقد تم تطوير تقنيات إزالة متخصصة، من ضمنها فصل عظم الفخذ جراحيا لإزالة الاسمنت والزرع بالاضافة الى معدات تساعد على الشق والقطع حول الزرع بدقّة واتقان.
- عندما يتم إزالة البدل الاصطناعي الفاشل، قد تتطلب العظام المتبقية إعادة ترصيف معقد، يتم ذلك عبر زراعة بدائل صناعية أكبر أو أطول، أو عبر تطعيم العظام باستخدام العظم المطحون او احجام كبيرة من العظام، بالاضافة الى زرعات ذات وظيفة مخصصة مثل الاقفاص المعدنية، الاغطية المركزة، والاسافين التربيقيّة المعدنية.
- أخيرا، يجب أن يكون بدل مفصل الورك الاصطناعي الذي يتم مراجعته مثبّتاً بقوة في العظم، إما من خلال تقنية نموّ العظم في الثقوب الصغيرة المتواجدة على الطبقة الخارجية من الزرع أو عن طريق تدعيمه وتثبيته بواسطة الاسمنت في مكانه. في تقنيتنا المعتمدة نحن نفضل التقنية الاولى. نحن لا نستخدم الاسمنت لتثبيت بدل المفصل الاصطناعي في العظم سواء كانت العملية جراحة اولية او عملية مراجعة.
المضاعفات الجراحية المحتملة
يمكن أن يكون لأي عملية جراحية مضاعفات محتملة. إن التعقيدات المرافقة لعملية مراجعة استبدال المفصل الاولي الفاشل تزيد من احتمال حدوث مضاعفات. ويعد القيام بتقييم واقعي لهذه المخاطر أمراً ضرورياً قبل إجراء عملية المراجعة.
الالتهاب، النزيف، رضح الأعصاب أو الأوعية الدموية أمراً محتملاً مع أي عملية جراحية. يمكن معالجة هذه المضاعفات عبر استخدام المضادات الحيوية قبل الجراحة وبعدها ، والعمل في غرفة عمليات معقمة، واستخدام تقنيات الحفاظ على الدم، والتخطيط المسبق للعمل الجراحي المطلوب. تعد هذه المضاعفات أخطر من المضاعفات المحتمل حدوثها في عملية استبدال المفصل الاولى.
بالتزامن مع عمليّة المراجعة، قد تحصل جلطات الخثار الوريدي العميق والانصمام الرئوي، أو جلطة الدم في الساقين أو الرئتين. تعرّض الأوعية للالتواء أثناء الجراحة الشاملة يمكن أن يخلق التخثر. وبالإضافة إلى ذلك، فإن عدم الحركة النسبي للمريض بعد الجراحة يزيد من فرصة حدوث الجلطات. ان حدوث جلطة في الرئتين قد يهدد حياة المريض خاصّة اذا كانت التخثّر كبير.
الخلع في بدل الورك الاصطناعي هو أكثر شيوعا بعد اجراء عملية المراجعة للاستبدال الاول الفاشل. ويرجع ذلك إلى الشق الكبير المطلوب احداثه من اجل ازالة البدل الفاشل بالاضافة الى الانسجة الرخوة المحيطة ذات النوعية الرديئة جراء العمليّات المتكررة. للحد من احتمال التفكك، يتم مدّ الأنسجة الرخوة، مما قد يؤدي إلى إطالة الساق الخاضعة للعمليّة.
يمكن للظروف الطبية أن تتفاقم أو ان تتكون نتيجة عملية المراجعة الشاملة للاستبدال الاولي الفاشل للمفصل. قد يتعرّض المرضى لمضاعفات ذات تأثير على القلب والرئة أو من حالات السكتة الدماغية. نادرا ما تحدث حالات وفاة. يتم اتخاذ قرار اجراء عمليّة مراجعة للاستبدال الاول الفاشل للمفصل عندما تتفوق فوائد تخفيف الآلام وتحسين وظيفة المفصل على مخاطر هذه المضاعفات المحتملة.
الخلاصة
ويستند قرار اجراء عملية مراجعة للاستبدال الاول الفاشل للمفصل على عوامل كثيرة. على الرغم من ان عملية زرع الورك الأولية تعتبر عملية ناجحة في عدد كبير من المرضى، الا أن بعض العلامات والأعراض تشير إلى أن عملية الزرع قد فشلت. جراحة مراجعة الاستبدال الاول الفاشل للمفصل تعتبر ضرورية عندما يصبح الشعور بالالم، والتورم، والعرج، والتيبّس، أو عدم ثبات البدل الاصطناعي الفاشل غير محتمل. لحسن الحظ، ان التقنيات الحديثة والمواد المستعملة في عمليات المراجعة لجراحة الورك ستسفر عن عدد سنوات اطول من حياة مليئة بالحركة لمعظم المرضى.
رأب عظم الفخذ في حالة اصطدام العظام
تعد الجراحة الوقائية للاصطدام "فاي" أو متلازمة اصطدام الورك حالة تؤثر على مفصل الورك لدى فئة الشباب ومتوسطي العمر. وتكون عظام الورك مكونه في شكل غير طبيعي. ولأنها تركيبها الطبيعي لا يتناسب مع بعضها البعض بالشكل الطبيعي الكلي، تتحرك عظام الفخذ بطريقة معاكسة لبعضها البعض مما يسبب الضرر في المفصل.
علم التشريح
إن الورك هو عبارة عن مفصل كروي ومقبس . .يتم تشكيل المقبس من عظمة الحق، وهي أكبر جزء من عظم الحوض. أما المفصل الكروي، فيشكل رأس الفخذ، وهو الجزء الأعلى من طرف عظم الفخذ.
يغطي نسيج لزج يسمى غضروف الفصل سطح الكرة والمقبس. هذا النسيج اللزج يشكل سطح سلس الاحتكاك ، مما يساعد العظام على الانزلاق بسهولة عبر بعضها البعض.
ويحاصر الغضروف الليفي القوي، الذي يسمى الشفا، عظمة الحق. ويشكل الشفا طوقا حول المقبس، مما يخلق احكاما شديداً ويساعد في توفير الاستقرار في المفصل.
الوصف
في FAI، تتشكل نتوءات العظام على رأس الفخذ و / أو على طول الحق. يؤثر نمو العظام المفرط على عمل عظام الورك اذ يؤدي الى عملها بطريقة معاكسة لبعضها البعض، بدلا من أن تتحرك بسلاسة. مع مرور الوقت، يؤدي هذا الخلل إلى تمزق في الشفا وانهيار الغضروف المفصلي ( التهاب المفاصل).
هناك ثلاثة أنواع من حالات FAI : الملقط، الكام والاصطدامات المشتركة ( كلتا الحالتين).
الكماشة. هذا النوع من الإصطدام يحدث بسبب وجود عظم إضافي يمتد من فوق الحافة العادية من الحق. يمكن سحق الشفا تحت الحافة البارزة من الحق.
كام . في هذا النوع من الإصطدام، يكون عظم رأس الفخذ غير مدور، ولذلك لا يستطيع الاستدارة حول الغضروف. بسبب ذلك يحدث اصطدام على طرف عظم الفحذ. هذا الاصطدام يطحن الغضروف الموجود داخل الحق.
الاصطدامات المشتركة: تعني الاصطدامات الناتجة عن الكماشة والكام في نفس الحالة.
كيف تتطور متلازمة اصطدام الفخذ؟ من غير المعروف عدد الناس الذين يعانون من متلازمة اصطدام الفخذ. بعض الناس قد يعيشون حياة طويلة نشطة مع FAI من دون أي مشاكل. عندما تتطور الأعراض ، فإنه عادة ما يشير إلى أن هناك تلف الغضروف أو الشفا ومن المرجح تطور حالة المرض. ويمكن أن تشمل الأعراض الألم، التيبس والعرج .
الأسباب
يحدث FAI بسبب عدم تكون عظم الورك بشكل طبيعي خلال فترة النمو في سنوات الطفولة. ان التشوه في مهماز عظمة الكام، مهماز كماشة العظام، أو كليهما، يؤدي إلى تلف المفاصل والشعور بالألم. عندما تتشكل عظام الورك بشكل غير طبيعي، هناك القليل فقط مما يمكن عمله لمنع متلازمة اصطدام الورك.
بما أن الاشخاص الرياضيين يحركون مفصل الورك بقوة أكبر، فهم يشعرون بالألم قبل أولئك الذين هم أقل نشاطا. ومع ذلك فإن الرياضة لا تسبب متلازمة اصطدام الورك.
الأعراض
عادة ما يعاني الأشخاص المصابون ب"الفاي" من الألم في منطقة الاربية، بالرغم من ان الالم عادة ما قد يكون أكثر نحو خارج الورك يحدث ألم حاد، على شكل وخز، عند الالتفاف، والالتواء وجلوس القرفصاء، ولكن في بعض الأحيان، يكون ألم غير حاد.
الاستبدال الكلي لمفصل الركبة بدون اسمنت
في نهاية محاضرة ألقيتها قبل بضع سنوات خلال ندوة عن جراحة تقويم العظام، والتي عرضت أهميّة عملية الاستبدال الكلي للركبة بدون اسمنت لجمهور انقسم بين مؤيد ومنتقد للعملية. تم طرح سؤال على البروفسور شيترانجان راناوات، اخصائي عالمي في جراحة استبدال مفصل الركبة في مستشفى الجراحات الخاصة في نيويورك، و الذي كان حاضرا في المجموعة وقاد المناقشة، و تمحور السؤال حول رأيه بمستقبل جراحة استبدال الركبة. كان رد البروفسور رانوات واضحاً جدا، وأنا أقتبس منه: "بعد عشر سنوات من الآن، جميع عمليات استبدال الركبة ستكون بدون اسمنت".
تظهر رؤيته أكثر واقعية إذا نظرنا في مراحل تطور استبدال مفصل الورك. اعتبرت عملية استبدال مفصل الورك الاسمنتية المعيار الذهبي في فترة الثمانينات عندما كان يتم اللجوء الى استبدال مفصل الورك بدون اسمنت في حالات استثنائية فقط. في غضون عقدين من الزمن، انعكس هذا التوجه مؤدياً إلى ما وصلنا إليه اليوم حيث تهيمن عملية استبدال مفصل الورك بدون اسمنت. لا أرى أي سبب يمنعنا أن نشهد تحولا مماثلا في عمليات استبدال الركبة الكلّي في المستقبل القريب.
إن استعمال طبقة من الإسمنت لتثبيت الزرع في العظم يعني وجود سطح (طور بيني) دخيل وغير فعال بين الزرع والعظم. هذا السطح يكون في افضل حالاته في اول يوم يتم وضعه وبعد ذلك تتدهور نوعية هذا السطح مع مرور الوقت بسبب عامل الزمن.
اما الزرع بدون اسمنت، و بسبب الضغط المحوري، يلتحم مع سطح العظام المعاد تشكيلها، وهي تقنية تسمى "التوافق بالضغط". بالتالي، هذا الالتحام يحقق "الاستقرار الأساسي "للزرع. الاستقرار الأساسي يسمح بتحمل الوزن الكامل مع سير المريض.
يتم تصنيع الجزء الخلفي من الزرع ، أي السطح المتصل مباشرةً مع العظام، بواسطة مواد صديقة للعظم تسمح بنمو العظام فيه وحوله، مما يؤدي إلى دعم بيولوجي قوي وعملي بين الزرع والعظم الذي بدوره سوف يقوى مع مرور الوقت. وهذا ما يسمى ب "الاستقرار الثانوي".
ويمكن تحقيق الاستقرار الاولي والثانوي في جراحة استبدال الركبة الكلي بدون اسمنت بواسطة مجموعة من الأدوات الدقيقة وعبر الهندسة الجراحية المتقدمة.
تعتبر جراحة استبدال الركبة الكلي بدون اسمنت اقل تسامحاً، من الناحية التقنية، عند مقارنتها بجراحة استبدال الركبة الكلي مع اسمنت من ناحية العيوب البسيطة في قطع العظام مع ما يترتب عن ذلك من عدم تطابق بين الزرع والعظام الذي يمكن إخفاؤه وتغطيته بالاسمنت.
ولذلك تعد جراحة استبدال الركبة الكلي بدون اسمنت جراحة دقيقة من ناحية خبرة الجراح الذي يقوم بها، و من جهة اخرى، تعتبر هذه الجراحة دقيقة من ناحية المريض بما يتعلق بنوعية مخزون العظام ودقّة الزرعة خاصة وان هناك اختلاف بين زرعة واخرى.
نحن نسعى الى ان يطابق الاستبدال الكلي للركبة بدون اسمنت مع تصميم المنصّة الدوّارة (المسند المتحرّك) وهو امر اساسي يؤدي الى عزل الثني عن الاستدارة.
في تصاميم مسند الركبة الثابت، يحدث الانثناء والاستدارة على نفس السطح بين مكون الفخذ وحشوة البولي ايثيلين، مما يؤدي إلى تلف في اكثر من جانب من البولي ايثيلين.
في تصاميم مسند الركبة المتحرك ( المنصة الدوارة)، يحدث الانثناء والاستدارة في سطحين مختلفين. يحدث الانثناء بين جزء الفخذ وحشوة البولي ايثلين، بينما تحدث الاستدارة في مستوى أدنى ، اي بين حشوة البولي ايثيلين وجزء الظنبوب، مما يؤدي إلى تلف في اتجاه واحد من البولي ايثيلين إما عند الانثناء أوعند الاستدارة.
وقد ثبت أن حدوث التلف في جزء واحد يعتبر اقل أهمية من حدوث التلف في عدة اجزاء. لذلك، فان الركبة المتحركة ذات قدرة تحمل اكبر ستؤدي وظيفتها لفترة أطول.
ولذلك، في محاولة لتحسين اداء المفصل فيما بعد العملية، ولتقصير وقت الجراحة، ولتطويل عمر المفصل، كان اختيارنا للبدل الصناعي حسب المواصفات التالية:
- يزرع بدون اسمنت
- تصميم مبني على منصة دوارة
- يؤمن ثبات امامي خلفي
- رضفة تلم بكري يسيرة
- يحسن التفاعل بين لقم الفخذ الخلفي وسطح المفصل
بدأنا تقنية استبدال الركبة الكلي بدون اسمنت في العام 2004 مع نتائج ممتازة و رضى عالي من غالبية المرضى. تعتبر عملية زرع بدل اصطناعي للركبة مناسبة لمعظم المرضى الذين تستوجب حالتهم استبدال للركبة، بما في ذلك المرضى الاقل سناً ذوي تطلعات رياضية عاليه.
مع التصميم المتطور المواكب لتقنية جراحية في غاية الدقة ترتكز على الانتباه إلى أدق التفاصيل، تلقى عمليات استبدال الركبة الكلي بدون اسمنت التي نجريها أفضل تقدير من المرضى القادرين على القيام بانثناء أعلى اذ ان الاستفادة من العملية في هذه الحالة تكون اكبر، مثل المرضى الذين تتطلب تقاليدهم وعاداتهم وانماط عملهم نشاطات تستوجب ثني عميق في الركبة.
حاليا، نلجأ الى اجراء عمليات استبدال الركبة مع اسمنت في حالات معينة فقط. تقتصر هذه الحالات على المرضى المسنين ذوي احتياجات الحركة المحدودة، اذ لا يكون هناك داع لدفع تكاليف إضافية للبدل الاصطناعي.
استبدال الركبة بشكل جزئي
يعد استبدال الركبة بشكل جزئي خياراً لنسبة صغيرة من المرضى الذين يعانون من التهاب في مفصل الركبة. قد يوصي طبيبك باستبدال جزئي للركبة إذا اقتصر التهاب المفاصل لديك على حيّز واحد (سطح واحد) من الركبة.
وتنقسم الركبة إلى ثلاثة أقسام رئيسية هي: السطح الوسطي (الجزء الداخلي من الركبة)، السطح الجانبي (الجزء الخارجي من الركبة) وسطح رضفة الفخذ (الجزء الأمامي من الركبة بين الرضفة وعظمة الفحذ).
في عملية استبدال الركبة الجزئي: فقط يتم استبدال السطح التالف بالمعدن والبلاستيك. ويتم ترك الغضاريف والعظام السليمة الموجودة في الركبة.
فوائد استبدال الركبة الجزئي
لقد أظهرت عدّة دراسات أن استبدال الركبة الجزئي الحديث أدى الى نتائج مرضية جداً في الغالبية العظمى من المرضى الذين توافرت لديهم شروط اجراء العملية.
يشمل استبدال الركبة الجزئي الفوائد التالية عند مقارنته مع استبدال الركبة الكامل:
- شفاء أسرع
- ألم أقل بعد الجراحة
- فقدان دم أقل
أيضا، بما انه لا يتم استئصال العظام والغضاريف والأربطة في الأجزاء السليمة من الركبة، فقد أفاد معظم المرضى أن استبدال الركبة الجزئي يبدو أكثر "طبيعية" من استبدال الركبة الكلي. بالامكان طوي الركبة المستبدلة جزئيا بشكل أفضل.
لكي تكون مريضاً مؤهلا لاجراء هذه العملية، يتوجب ان يكون الالتهاب في سطح واحد من الركبة ويجب أن تكون قد استنفدت خيارات العلاج غير الجراحية. المرضى الذين يعانون من التهاب المفاصل، وتيبس كبير في الركبة، أو الأربطة قد لا يمثلون حالات مثالية لتظبيق هذا الاجراء.
سيساعدك الجراح على تحديد ما إذا كان هذا الإجراء مناسباً لك. مع اختيار المريض المناسب،أثبتت جراحة استبدال الركبة الجزئي الحديثة فعاليتها على المدى المتوسط والطويل لدى كل من المرضى الأصغر سنا والأكبر سنا.
عمليّة مراجعة استبدال الركبة الكلّي
جراحة استبدال المفاصل هي بلا شك واحدة من أعظم الإنجازات الطبية في عصرنا هذا. وقد أجريت جراحة استبدال الورك والركبة لملايين المرضى في جميع أنحاء العالم. وحسنت هذه الإجراءات نوعيّة حياة المرضى من خلال تخفيف الألم وتحسين نطاق الحركة، وزيادة القدرات الجسدية.
على الرغم من أن جراحة استبدال المفاصل تعتبر جراحة ناجحة بشكل مذهل، الا انّ نسبة عشرة في المئة فقط من الاستبدالات تفشل مع مرور الوقت وتتطلّب عمليات للمرة الثانية، هذه العمليات تعرف بعمليات المراجعة، والهدف منها ازالة مفصل الركبة الصناعي القديم واستبداله بعناصر جديدة.
تعد جراحة المراجعة إجراءا معقداً يتطلب تخطيطا وتصميما دقيقا قبل الجراحة، كما يحتاج الى معدات وبدلات صناعية متخصصة، ومهارة في تقنيات جراحية معقدة لتحقيق نتيجة جيدة.
معظم عمليّات استبدال الورك والركبة يكون لها اداء جيد لوظيفة المفصل على مدى حياة المريض. ومن المتوقع أن تؤمن عمليات استبدال الورك والركبة الحالية وظيفة اداء لا تقل عن 10 إلى 20 سنة لدى 90 في المئة من المرضى . ويرجع ذلك إلى عدة عوامل.
- غالبا ما تجرى عمليات استبدال المفصل على الافراد الاكبر سنا الذين يميلون الى استهلاكه بشكل اقل مقارنة مع الافراد الاصغر سنّا.
- المواد والتقنيات المتطورة المستعملة حاليا تحسن نوعية ثبيت الزرع في العظم. كان هذا الامر يعتبر نقطة ضعف في الماضي بسبب فشل العملية مع مرور الزمن.
- تكنولوجيا التصنيع قد قلصت بشكل ملحوظ من احتكاك السطوح المتحركة.
- تركيز الخبرات. يتم تحقيق أفضل النتائج على يد الجراحين المختصين الذين يعملون ضمن وحدات جراحية متقدمة ذات مواصفات عالية ضمن بيئة طبية مبرمجة لهذا النوع من الجراحة.
بما ان عدد المرضى دون سن ال 50 الذين يحتاجون الى تركيب مفصل اصطناعي هو على ارتفاع، وبما ان امل العيش عموما هو على ارتفاع ايضا، سوف يوجد شريحة متزايدة من المرضى المستفيدين من المفاصل الاصطناعية الذين ستتفوق اعمارهم على اعمار المفاصل المزروعة.
وسوف يستند قرار إجراء مراجعة جراحة استبدال المفاصل على عدة عوامل. الشعور بالألم في المفاصل أو تورم، وذلك بسبب التلف أو العدوى. وظيفة المفصل الاصطناعي قد تتدنى مما يؤدي الى العرج، التشنج، أو عدم الثبات. أخيرا، قد تظهر الأشعة السينية على وجود تغيير في موضع أو حالة أحد المكونات. كل هذه العوامل تحدد الحاجة لإجراء جراحة مراجعة المفصل.
أسباب فشل زرع البدلات الاصطناعية
يختلف تشريح الورك والركبة بعد عملية استبدال المفاصل بالمقارنة مع حالته قبل الجراحة. على سبيل المثال، بعد عملية الاستبدال، يظهر التشريح وجود أجسام معدنية كبيرة واحتمال لوجود الاسمنت. بالإضافة إلى ذلك، قد يكون هناك نسيج ندبي وفقداناً للعظام. يجب معالجة هذه العوامل في عملية مراجعة الاستبدال الاول الفاشل.
قد تفشل عملية زرع البدلات الصطناعية لعددة أسباب فيزيولوجية: التفكك، العدوى، الخلع، أو عوامل متعلقة بالمريض. يساهم علم التشريح والفيزيولوجيا المرضية لاستبدال المفصل الاولي الفاشل في قرار إجراء عملية مراجعة للمفصل.
التفكك
بعض عمليات مراجعة استبدال المفصل تكون ضرورية بسبب تفكك البدل الاصطناعي. عندما يتم زرع بدل الاصطناعي في عملية استبدال المفصل الاولى، ، يثبت الغطاء المعدني والبلاستيكي للبدل الاصطناعي من اجل المحافظة على ثباته لاطول مدة ممكنة. وبالتالي، اما يتم تثبيتها بواسطة الاسمنت واما يتوقع ان ينمو العظم على سطح الزرع. في كلا الحالتين، يثبت الزرع بقوة في العظم.
الا أن الاحتكاك الناتج عن فرك أسطح المفاصل ببعضها البعض يسمح بتقشير سطح الزرع مما يكوّن جزيئيات صغيرة. تتجمع هذه الجزيئيات حول المفصل. في عملية تسمى ب "العقيمة" أو "المفككة " يتدمر الرباط الذي يربط الزرع بالعظم في محاولة الجسم لهضم الجزيئيات الصغيرة. عندما يصبح الزرع رخو، يعاني المريض من الألم والتشوه وعدم الثبات. بالإضافة الى ذلك، عملية هضم الجزيئات أو تحلل الجزيئيات التالفة يسبب هضم العظام الطبيعية على حد سواء.هذا من شأنه ان يضعف العظم أو حتى يؤدي الى كسر فيه ما قد يعرّض نجاح عملية المراجعة للخطر. في هذه الحالة ، ستواجه الجراحة النقص في مخزون العظام. وتعد حالة التفكك الوجه الأكثر شيوعاً لفشل عملية زرع الورك أو الركبة.
الالتهاب
يعد الالتهاب سبب فيزيولوجي آخر لفشل عملية زرع البدل الاصطناعي. تشكل الزرعات المعدنية والبلاستيكية سطحاً مؤاتياً لتكوّن البكتيريا. بالإضافة إلى ذلك، الأنسجة التي أجريت عليها الجراحة مسبقا تتغذى من إمدادات دم متغيّرة قد لا تكون كافية لمحاربة الالتهابات. فحتى إن بقيت البدلات الاصطناعية المزروعة ثابتة، فإن الشعور بالألم والورم والنزح غالبا ما يشكلون سبباً وجيهاً للقيام بعملية المراجعة. أخيراً المحاربة الابدية للالتهابات قد تضعف المريض وتعرض حياته للخطر . مع التقنيات الجراحية الحالية ونظام الأدوية المضادة للالتهاب، تصل نسبة احتمال حدوث التهاب إلى 0.5%
الخلع
الخلع هو شكل اخر من اشكال فشل عملية زرع البدل الاصطناعي (الخلع هو تحرّك الزرع من موقعه الطبيعي). ويعتبر مشكلة شائعة في الورك وليس الركبة. نسبة حدوث انخلاع بعد عملية استبدال الورك تتراوح من 0% إلى 10%، اي بمعدّل حالة واحدة من بين كل 50 مريض. قد يختبر بعض المرضى عدة انخلاعات وفي هذه الحالة يضطرون لإجراء عملية مراجعة. يمكن أن يحدث الانخلاع بسبب انفكاك أو عدم كفاية الأنسجة، أو وضعية المكونات غير الملائمة، أو بسبب عوامل متعلقة بالاعصاب، أو بسبب عدم التزام المريض بالتعليمات والعلاج الفيزيائي.
عوامل متعلقة بالمريض
يواجه المرضى الشباب والنشيطين جسديا احتمالا أعلى للقيام بعملية مراجعة. بينما يواجه المرضى الذين يعانون من السمنة خطراً أكبر لتعرض البدلات لاصطناعية التي تم زرعها للتفكك والتلف. ويعاني المرضى الذين أجريت لهم جراحة استبدال اوليّة نتيجة التهاب المفاصل، والمرضى الذين يعانون من نخر انعدام الأوعية، والمرضى الذين يعانون من كسر مسبق في الورك من خطر أكبر للتعرض للتفكك. هذه الحالات الجسدية والفيزيولوجية تؤدي إلى ضرورة اجراء جراحة مراجعة في المفصل.
التشخيص
أثبتت جراحة استبدال المفاصل قدرتها على التخفيف من الألم وزيادة القدرات الجسديّة في معظم المرضى. بمجرد أن ينهي المريض فترة ما بعد الجراحة ويتخطى أعراض الألم بالاضافة الى الثبات في حركة المفصل، فإنه يتوجب على المفصل البقاء ثابتا لفترات طويلة من الزمن.
من اعراض فشل زرع البدل الاصطناعي للمفصل ارتفاع درجة الألم، وتغيّر وضعية البدل الاصطناعي، أو انخفاض فعالية وظيفته مع العرج او الخلع. يحتاج المريض الذي يعاني هذه الأعراض الى عملية مراجعة لاستبدال المفصل الاولي الفاشل. لذلك يتم اجراء الكشف الاعتيادي، الذي يتضمن فحص جسدي ومراجعة لتاريخ المريض, فحص أشعة، فحوصات مخبرية، وحتى الفحوصات الوميضيّة.
التدخل الجراحي والاعتبارات : جراحة الركبة
يتوقع لأكثر من 90 % من المرضى الذين يخضعون لعمليات مراجعة استبدال المفصل الاوّلي الفاشل أن تكون نتائجهم جيدة إلى ممتازة، وحتى بالاخذ بعين الاعتبار ارتفاع معدل المضاعفات المحتملة مقارنة باول مرة تم فيها استبدال المفاصل. بعد تقييم الخيارات المتاحة، معظم المرضى والأطباء يفضلون اجراء عملية مراجعة على الخيارات الجراحية الأخرى.
جراحة مراجعة الاستبدال الاول الفاشل لمفصل الركبة تستلزم اعادة النظر في مكونات عظم الفخذ، الظنبوب (عظم الساق الاكبر)، والرضفة (صابونة الركبة)
- يتم تصنيف القصور في المخزون العظمي وفقا لعدة معايير اذ ان التحلل والتلف، الكسر، أو الحجب في العظام نتيجة الإجهاد الطبيعي يؤدي الى خسارة العظم
- يتم ازالة الاجزاء الفاشلة عبر الجمع بين طرق جراحية وادوات متخصصة. اعادة الترميم قد تستوجب زرع يدل اصطناعي مع امدادات للوصول الى نوعية افضل من العظم لتغطية ثبات المفقود في الاربطة.
- قد يتم ترقيع مساحات كبيرة من العظم.
- يتم تثبيت البدل الاصطناعي في مكانه بواسطة الاسمنت او عبر تقنية نمو العظم الداخلي
المضاعفات الجراحية المحتملة
يمكن أن يكون لأي عملية جراحية مضاعفات محتملة. إن التعقيدات المرافقة لعملية مراجعة استبدال المفصل الاولي الفاشل تزيد من احتمال حدوث مضاعفات. ويعد القيام بتقييم واقعي لهذه المخاطر أمراً ضرورياً قبل إجراء عملية المراجعة.
الالتهاب، النزيف، رضح الأعصاب أو الأوعية الدموية أمراً محتملاً مع أي عملية جراحية. يمكن معالجة هذه المضاعفات عبر استخدام المضادات الحيوية قبل الجراحة وبعدها ، والعمل في غرفة عمليات معقمة، واستخدام تقنيات الحفاظ على الدم، والتصميم المسبق للعمل الجراحي. تعد هذه المضاعفات أخطر من المضاعفات المحتمل حدوثها في عملية استبدال المفصل الاولى.
يعتبر سوء التموضع أو تفككك البدل الاصطناعي للمفصل الجديدة أمراً ممكناً. وبالإضافة إلى ذلك، إن البدل الاصطناعي المزروع قد يتحرك من مكانه نتيجة سوء حالة العظم أو بسبب عدم ثباته التام في العظم. هذه المشكلة غالباً ما تنتج عن حالات مدمّرة تؤدي الى فقدان أكبر للعظام قبل الجراحة.
بالتزامن مع عمليّة المراجعة، قد تحصل جلطات الخثار الوريدي العميق والانصمام الرئوي، أو جلطة الدم في الساقين أو الرئتين. الجراحة الشاملة مع التواء اللاحق للأوعية الدموية يمكن أن تخلق التخثر. وبالإضافة إلى ذلك، فإن عدم الحركة النسبي للمريض بعد الجراحة يزيد من فرصة حدوث الجلطات. ان حدوث جلطة في الرئتين قد يهدد حياة المريض خاصّة اذا كانت التخثّر كبير.
يمكن للظروف الطبية أن تتفاقم أو ان تتكون نتيجة عملية المراجعة الشاملة للاستبدال الاولي الفاشل للمفصل. قد يتعرّض المرضى لمضاعفات ذات تأثير على القلب والرئة أو من حالات السكتة الدماغية. نادرا، يمكن أن تحدث وفاة. يتم اتخاذ قرار اجراء عمليّة مراجعة للالستبدال الاول الفاشل للمفصل عندما تتفوق فوائد تخفيف الآلام وتحسين وظيفة المفصل على مخاطر هذه المضاعفات المحتملة.
الخلاصة
ويستند قرار اجراء عملية مراجعة للاستبدال الاول الفاشل للمفصل على عوامل كثيرة. على الرغم من ان عملية زرع الورك الاولي تعتبر عملية ناجحة في عدد كبير من المرضى، الا أن بعض العلامات والأعراض تشير إلى أن عملية الزرع قد فشلت. جراحة مراجعة الاستبدال الاول الفاشل للمفصل تعتبر ضرورية عندما يصبح الشعور بالالم، والتورم، والعرج، والتيبّس، أو عدم ثبات البدل الاصطناعي الفاشل غير محتمل. لحسن الحظ، ان التقنيات الحديثة والمواد المستعملة في عمليات المراجعة ستسفر عن عدد سنوات اطول من حياة مليئة بالحركة لمعظم المرضى.
إعادة ترميم الرباط الصليبي الأمامي عبر التقوية المتقدمة للاربطة الاصطناعية (LARS)
تعد الإصابة بالرباط الصليبي الأمامي في الركبة (ACL) أمر شائع. بعد تمزق كامل في الرباط الصليبي (ACL)، يمنع إعادة تكوين الأوعية غير الكافي في الرباط عملية الشفاء التام، وبالتالي يخلق الحاجة لإعادة الترميم.
يهدف اعادة ترميم الرباط الصليبي (ACL) الى اعادة الاستقرار الوظيفي للركبة، وبالتالي، منع المزيد من الضرر للهلالات والحد من مخاطر هشاشة العظام التنكسية. النجاح الأوليّ لجراحة اعادة ترميم الرباط الصليبي ادّى إلى تقدّم من الجراحة المفتوحة التقليدية الى الزرع بواسطة المنظار.
تتوفر مجموعة من الطعوم للاستعمال في إعادة الترميمACL. بشكل عام، يمكن وضع جميع الطعوم في واحدة من الفئات الثلاث التالية:
- الطعم الإِسْوِيّ الذاتي، اي من جسم المرض
- الطعم الخيفي، اي من جسم غير جسم المريض
- الأربطة الاصطناعية
يستخدم الطعم الاسوي، او ما يعرف بالذاتي، على نطاق واسع كطعم العرقوب او طعم الاوتار الرضفية. توفر الطعوم الذاتية بنية قوية لنمو ألياف الكولاجين دون التعرض لخطر رفض الترقيع من قبل الجسم ذاته. ومع ذلك، يحمل الترقيع الذاتي مخاطر مضاعفات في الجزء الذي تم الاستئصال منه ولذلك يتطلب تجنب فترات طويلة من الأنشطة خلال إعادة تكون الأوعية، قد تصل هذه الفترة إلى 12 شهرا.
الطعم الخيفي (عبر عينات تؤخذ من جيفة مجمدة ) هو أقل شيوعا، ورغم أنه معفى من مشاكل الاستئصال، فهو عرضة للرفض من قبل الجسم كما وانه من المحتمل ان يسبب خطر عدوى فيروسية، وعادة ما تكون فترة الشفاء فيه بطيئة ومعدل الفشل مرتفع.
على مدى العقدين الماضيين، ومع تقدم التكنولوجيا، تم تطوير أنواع جديدة من الأربطة الصناعية. أحد هذه الأربطة هو "نظام دعم الاربطة المتقدم" LARS الذي اكتسب مؤخرا شعبية لدى بعض جراحي العظام، من ضمنهم الدكتور عمر بدورة.
يوفر "نظام دعم الاربطة المتقدم" LARS شبكة سقالة لعلاج وترميم الرباط الصليبي (ACL) لدى المرضى المصابين. وعلى عكس تقنيات اعادة البناء التقليدية، لا يحتاج نظام "LARS" الى نزع الألياف أو البطانة التي تحيط عادة بالرباط المقطوع وتغلفه. الاستفاده المرجوة من هذه التقنية هي الحد من اصابة الانسجة الرخوة في الركبة وتقليل وقت الجراحة. عموماً، تهدف تقنية LARS الى تامين حد اقصى من النمو في أنسجة ال ACL الاساسية، وبالتالي تحمي بعض الاوعية الدموية وتوفر التحفيز الذاتي للاعصاب. كما تعد هذه التقنية الاكثر ملاءمة للحالات الحادة حيث يكون الرباط الصليبي ما زال موجودا. الفوائد المحتملة ل "LARS" هي:
- تقليل وقت الجراحة
- القضاء على مضاعفات موضع الاستئصال
- توفير ثبات فوري في الترقيع
- خفض مخاطر تمزق الترقيع في اولى مراحل ما بعد الجراحة
نظرا للقدرة على اعتماد تقنية "LARS" لتفعيل وظيفة المفصل بشكل كامل فوراً بعد العمل الجراحي، فإنه سيكون من غير المناسب اعتماد انواع اخرى من الترقيع في الشكل عينه.
لا تحتاج بنية LARS ACL الى الحماية مثل الترقيع الذاتي في المراحل الاولى، وبالتالي فليس هناك حاجة لارتداء دعامة للركبة بعد العملية.
- عودة اسرع لمزاولة استعمال وظائف الركبة مثل العودة الى الرياضة التي لا تتطلب مجهوداً كبيراَ خلال فترة شهرين والعودة الى النشاط الكامل، الذي يوازي النشاط المعتمد ما قبل الاصابة، في فترة تتراوح بين 3 الى 4 أشهر.
- نسبة رضى مرتفعة من قبل المرضى الذين خضعوا للجراحة.
- في ما يتعلق بالمضاعفات الناجمة عن "LARS" كونه طعم صناعي، فالنتائج التاريخية التي كانت تظهر التهابات زليلية مرتبطة بالأجيال القديمة للطعوم الاصطناعية لم تعد موجودة حالياً.
عمليّة اعادة ترصيف الركبة

تتضمن جراحة قطع وإعادة تقويم العظم (عادةً عظم الساق الاكبر/ الظنبوب) من أجل إعادة توزيع الوزن الذي تتحمّله الركبة. بعبارة أخرى نقل الحمل من السطح "المريض" الى السطح "السليم".
يمكن اتمام اعادة ترصيف العظم بواسطة وتد الانثناء عبر اخذ شرحة من عظم الظنبوب (عظم الساق الاكبر) او عظمة الفحذ القريبة من مفصل الركبة ثم اغلاق العظم أو بواسطة وتد الفتح عبر فتح فجوة في العظم.
هناك العديد من المرضى الذين ينحصر الضرر لديهم في جزء واحد فقط من الركبة، في ما يبقى الجزء الاخر سليماً. وبما ان لدى غالبية المرضى تقوس بسيط في الارجل، فمن الشائع أن يحصل التلف في القسم الوسطي (الداخلي) من الركبة . عند حصول ذلك، سيشكو المريض من ألم يسيطر على الجزء الداخلي من الركبة (ركبة فحجاء). في حين ان عكس هذه الحالة هي حالات المرضى الذين يعانون من التواء نحو الدّاخل في الرجلين (ركبة روحاء)، و بالتالي فهم عرضة للاصابة بالضرر والتلف في القسم الخارجي (الجانبي) من مفصل الركبة.
في حالات التلف والتمزّق هذه، إن الإجراء الأكثر شيوعاً هو استبدال الركبة الكلي أو استبدال الركبة الجزئي (الاستبدال اللقمي الاحادي). ولكن، برهنت حالات الاستبدال انها غير مناسبة لاغلبية المرضى الشباب على عكس المرضى الاكبر سنّا ذوي الاحتياجات المحدودوة من الحركة.
عندما تكون حالة المريض مناسبة، فان جراحة قطع وتقويم العظم تعتبر البديل الامثل لجراحة استبدال الركبة.
المفتاح الاساس لهذه العملية هو اختيار المريض. ان إجراء عمليّة قطع العظم حول الركبة يتطلّب النظر في عدّة عوامل تشمل السن، نطاق الحركة، الثبات، وحد كميّة الضرر في سطح واحد من الركبة. ان العاملين الاساسيين والاكثر اهميّة والتي يتوجب اخذهما بعين الاعتبارهما حالة الغضروف المتبقي والفحج/الرَوَحي خارج المفصل. و تعد الدراسة الاشعاعيّة لكل من الاطراف السفلية امر ضروري لتقييم حالة المريض وللتخطيط للجراحة قبل اجرائها. ومع الاختيار الدقيق للمرضى واعتماد التقنية الجراحية المناسبة، فإن نتائج جراحة قطع وتقويم العظم سوف تكون مطابقة بعد مضي عشر سنوات على نتائج عملية استبدال الركبة الكلّي.
استبدال الركبة الكلي ببدل مصمم خصيصاً للمريض
هذه التكنولوجيا في استبدال الركبة تتطابق مع حالة كل مريض. جوهر هذه التقنية يرتكز على قطع قالب محدد حسب حالة المريض مما يسمح للجراح بوضع تخطيط ثلاثي الأبعاد قبل العملية، بناءً على صور الاشعة. هذا المفهوم المبتكر يجمع بين ميزات مختلفة ذات فوائد لكل من المريض والجراح على حد سواء:
-
وضعيّة زرع دقيقة
يتم تصنيع قوالب القطع بشكل دقيق لتتطابق مع تخطيط الجراح السابق للجراحة المبني على أساس تشريح المريض ودراسة محوره الميكانيكي. هذا التثبيت الجلي لقوالب القطع على العظم يعتمد على مراجع واضحة وخاصة بالمريض كالنوابت العظمية.
-
لا اخلال في القناة داخِلَ النِّقْي
- نزيف أقل
- خطر انصمام أقل
- حاجة أقل لنقل الدم
-
انخفاض بنسبة 60% من المراحل الجراحية من قطع العظم والوقت المنسوب اليها.
هناك حاجة الى ثلاثة مراحل قطع جراحية فقط : ضبط- تثبيت- قطع بعد الغاء الحاجة الى اكثر من 20 مرحلة والحد بشكل كبير من وقت الجراحة الكلّي.
بالاضافة الى ذلك، قد يستفيد المريض من:
- تعرض أقل لخطر العدوى
- وقت أقل تحت التخدير
- وقت أقل من العاصبة المنتفخة
-
انخفاض يصل الى 60% من الوقت و التكلفة للغسيل، والتجميع، واجراءات التعقيم
- فتح مجريان فقط مقابل ستة أو أكثر في عمليات استبدال الركبة الكلي التقليدية
- البدل الاصطناعي محدد سلفاً وجاهز في غرفة العمليات
- حاجة أقل لمتطلبات التنظيف
- تامين افضل للخدمة الاجمالية لغرفة العمليات من حيث الفعالية واللوجستية
-
تخطيط تفاعلي ثلاثي الابعاد D 3 عبر الويب WEB
- ويستند التخطيط للعمل الجراحي على المعطيات المقدمة من قبل الجراح ثم يعود اليه للموافقة من خلال موقع تفاعلي على شبكة الانترنت
- يمكن للجراح أن يقوم بتعديل جميع معايير عظم الفخذ و عظم الساق في كل حالة، بما في ذلك مستويات الاستئصال القاصية و الدانية، الامامية والخلفية ، الدوران ، الثني ، التقوس ومستوى الانحدار في الظنبوب.
- عند موافقة الجراح على هذه المعايير، ويتم إنتاج قوالب القطع باستخدام تكنولوجيا التلبيد بالليزر
- بعد ذلك، يتم شحن القوالب ليتم تجهيزها للعملية الجراحية
تصحيح ورم الابهام الافحج من خلال تقنية "ترس" قطع العظم و قطع العظم المتجانس
فحص إبهام القدم الاروح (ورم الابهام الافحج)
ما هو؟
ابهام القدم الاروح هو تشوه إصبع القدم الكبير ومقدم القدم. عند وجود تفلطح في العظمة الاولى والثانية من مشط القدم، هذا التفلطح يجعل مقدم القدم واسع، وبالتالي، تقوم الأنسجة الرخوة المتصلة باصبع القدم الكبير بشد هذا الاصبع نحو الاصابع الاصغر. وعندما تتسع باطن القدم، يصبح هناك احتكاك بين الجلد والحذاء الذي يتم انتعاله مما قد يسبب التهاب الجلد. هذه الكتلة العظمية مع الغطاء الجلدي الملتهب هو تَوَرُّمٌ ثَفَنِيٌّ في الابهام الأفحج.
ما المشاكل التي تسببها؟
المشكلة الاساسية الناتجة عن هذا الوضع هي الضغط الذي يحصل على هذا البروز العظمي بسبب ارتداء الأحذية اذ أحيانا قد يحمر الجلد وقد يصبح متقرحاً. إذا كان باطن القدم واسع جداً (رجل مفلطحة)، قد يكون من الصعب الحصول على أحذية مناسبة وواسعة بما فيه الكفاية.
كلما تحرك إصبع القدم الكبير بشكل جانبي، يمكن ان يلمس إصبع القدم الثاني. إذا تحرك إصبع القدم الكبير بشكل اكثر، فمن الممكن ان ينزل تحت إصبع القدم الثاني الذي يندفع للأعلى. بالتالي، يمكن لإصبع القدم الثاني أن يحتك بالحذاء.
في القدم العادية، يتحمل مشط القدم الأول الوزن. ولكن في إبهام القدم الاروح، قد لا تعمل هذه الآلية بكفاءة وقد يكون على الأمشاط الاخرى تحمَل المزيد من الوزن. هذا يمكن أن يسبب ألم تحت باطن القدم. وهذا ما يسمى بألم المشط.
أحيانا يمكن أن يتلف المفصل ، وهذا ما يسمى بالفصال العظمي، وعادة ما يكون مؤلماً.
هل ورم الابهام الافحج وراثي؟
يمكن لورم الابهام الافحج أن يتواجد لدى اكثر من فرد في العائلة. ولكن إذا كان لديك ورم الابهام الافحج، فليس بالضرورة ان يعاني اطفالك من ذلك أيضا. ورم الابهام الافحج هو أكثر شيوعا لدى الإناث من الذكور.
هل الأحذية مسؤولة؟
يمكن أن يحدث ورم الابهام الافحج في أوساط لا ترتدي الاحذية. ومع ذلك، فان الاحذية التي تضغط على إصبع القدم الكبير أو التي لا تتناسب بشكل صحيح مع القدم قد تساعد في تفاقم التشوه لدى المرضى ذوي مقدمة قدم مفلطحة.
ما الذي يمكن عمله حول ورم الابهام الافحج؟
معظم الصعوبات المتعلقة بورم الابهام الافحج يكون سببها الحذاء. يشعر الكثير من الناس بالراحة إذا كانوا يرتدون أحذية واسعة ومريحة. يحتاج جلد الحذاء احياناً إلى التمدد ولذلك من المهم إتاحة الوقت للقدمين للتكيف مع الأحذية الجديدة. في بعض الأحيان، يمكن لحشوة صغيرة توضع على التكتل العظمي ان تزيل الضغط عن الابهام الافحج.
تميل الأحذية ذات الكعب العالي الى الضغط على مقدمة القدم حيث تكون القدم أوسع. هذا بالتالي يمكن أن يفاقم مشاكل الضغط على القدم.
يمكن لبعض محلات الأحذية أن توسع حذائك الجديد بواسطة قوالب خاصة تجعل الأحذية أوسع. للحصول على ذلك، يجدر السؤال عن امكانية توسيع الحذاء في متجر الأحذية أو بامكانك اللجوء الى الإسكافي.
هل هناك عملية من شأنها أن تعالج ورم الابهام الافحج؟
إذا لم تحسّن التدابير البسيطة حالتك، فبامكان عملية جراحية أن تحّسن هذا الوضع. ينبغي أن تهدف العملية إلى تصحيح تشوه إصبع قدمك وتضييق قدمك لتصبح على النحو الذي يجب أن تكون عليه. هنالك العديد من العمليات لتصحيح ورم الابهام الافحج اعتمادا على حدّة التشوه وشكل قدمك. الغالبية العظمى من هذه العمليات تتضمن قطع العظم. قطع العظم هو عملية جراحية حيث يتم قطع العظام لتقصير، تطويل، أو تغيير ارتصافها.
تتضمن العملية عدة إجراءات تهدف إلى تضييق القدم وتصويب إصبع القدم الكبير. يتم ذلك من خلال احداث شقين، واحد في الجزء العلوي من بين أصبع القدم الأول والاصبع الثاني، والآخر في الجانب الداخلي من مشط القدم الأول. يتم تقسيم الوتر (المقرب لإبهام القدم) الذي سوف يساعد على إزاحة إصبع القدم إلى الوضع الطبيعي. يتم تطبيق تقنية "ترس" قطع العظم في أول عظم مشط القدم. تعتبر تقنية "الترس" الإجراء المفضل لديّ للتعامل مع ورم الابهام الافحج (التشوه الناتج عن ورم الابهام الافحج) اذ ان قدرته على التصحيح تتجاوز تقنيات أخرى موجودة. ان كلمة "الترس" هي مصطلح يستخدم في النجارة لوصف وصل (تواشج) قطعتين من الخشب بالنقر لتشكيل وصلة واحدة قوية. تقنية الوصل بالنقر هي أساس إجراء "ترس" قطع العظم. على وجه التحديد، يتم قطع شرائح العظام الطويلة، اي مشط القدم، من إصبع القدم الأول أفقيا ويتم إجراء شقين في العرض أو شقوق في نهاية كل عظمة لاستكمال قطع العظم على شكل "Z". يتم نقل القطعة السفلى من مشط القدم الأول إلى الداخل لتقليص الزاوية بين المشطين الأول والثاني ويتم تقريب أصابع القدم على بعضها.
بمجرد أن يتم وضع قطع العظم في مكانها الجديد، يتم توصيل القسمين من مشط القدم الأول بواسطة اثنين من البراغي الصغيرة. أن تقليص الزاوية بين المشطين الأول والثاني أيضا يقلل من حجم الورم. يمكن بعد ذلك برد أي عظمة لا تزال بارزة في منطقة الورم لاعطائها سطح املس. (انظر الى الفيديو المرفق).
في الحالات البالغة، يتم قطع العظم الاضافي والعظم غير المتجانس من اصبع القدم لتحسين التصحيح والتصويب. تتم إزالة إسفين من العظام من قاعدة السلامي ويتم تعديل إصبع القدم وتقويمه. يتم تركيز العظام بواسطة مشبك جراحي.
يتم إصلاح كبسولة المفصل للحفاظ على استقامة وضعية اصبع القدم.
يتم استعمال قطب قابلة للذوبان.
لا حاجة الى الجبس
بعد العملية
- يتوجب على المريض استعمال عكازين، والمشي على كعب القدم لمدة 6 أسابيع، بواسطة ارتداء الأحذية الطبية الخاصة.
- سيشعرالمريض بألم معتدل يصل الى درجة 10/5 وسوف يحتاج الى بعض مسكنات الألم في الأيام القليلة الأولى والحفاظ على سفح القدم بشكل مرتفع حتى يستقر التورم.
- ستتم تغطية الجرح بلفات قطنية ضخمة، ويتم تغييرها للفافة أخف عند جلسة المتابعة بعد 12 يوما عندما يتم فحص الجرح.
- تتم متابعة المريض في العيادة بعد مدّة 6 أسابيع لتقييم الشفاء.
- قد يحتاج المريض الى اخذ فترة استراحة حتى 6 أسابيع قبل العودة الى العمل وذلك تبعا لطبيعة عمله.
- لن يكون باستطاعة المريض قيادة السيارة الى حين تمكنه من القيام من الوقوف المفاجئ في حالات الطوارئ من دون ان يشعر بألم في القدم.
خلاصة
"ترس" العظم هو إجراء متقن ومتفوق لتصحيح التشوه في إبهام القدم الافحج. هذه التقنية تسمح للمريض بالتحرك بعد اجراء العملية الجراحية بوقت قصير اذ أن قطع العظم مستقر بطبيعته. بالاضافة الى ذلك، ان هذا الاجراء يمكّن المريض من العودة إلى العمل في وقت مبكر بالمقارنة مع غيرها من الإجراءات. الإجراءات الثنائية ممكنة أيضا. يوفر "ترس" قطع العظم نتيجة متوقعة ومرضية. لا يعتبر "الترس" طريقة قطع عظم فقط ولكنها مزيج من عدة إجراءات ممكنة وازاحة لاكثر من سطح. وبامكان المصطلح ان يمتد ليشمل التشوهات الحادة في ابهام القدم بما في ذلك التشوهات الثانوية مثل تشوه ابهام القدم الروماتيدي اليفعيّ.

A scarf joint in the dining room ceiling of the Fluela Hotel in Davos, Switzerland
إعادة ترميم الأربطة والأوتار بنظام التقوية المتقدمة للاربطة الاصطناعية (LARS ARTIFICIAL LIGAMENT REINFORCEMENT)
إصلاح تمزق وتر العرقوب (وتر أخيل) مع التقوية الاصطناعية المتقدمة للاربطة
يعد تمزق وتر العرقوب (وتر أخيل) التمزق الأكثر شيوعا في الجسم و لا يزال التحكم بهذا التمزق موضع جدل بسبب المضاعفات الجراحية المحتملة.
المرضى الذين يخضعون للترميم التقليدي لوتر العرقوب (وتر اخيل) يستغرقون وقتا طويلا للعودة إلى الحركة الوظيفية الطبيعية. تتطلب الجراحة التقليدية تجميد الساق في الجبس لفترة طويلة تليها أشهر من العلاج الفيزيائي الشامل. وعلاوة على ذلك، فإن خطر إعادة التمزق قد يتواجد دائما بعد عملية الإصلاح بالطريقة التقليدية حتى مع أو دون طُعْمٌ إِسْوِيّ.
ونحن نعتقد أن عملية الترميم الاولية او الثانوية عبر استخدام التقوية الاصطناعية المتقدمة للاربطة LARS ، بالتزامن مع الحركة المبكرة سوف تقلل، إلى حد كبير، من احتمال حدوث مشاكل او مضاعفات مما يؤدي الى نتائج وظيفية احسن.
تشير النتائج السريرية لدينا إلى أن اعتماد التقوية الاصطناعية المتقدمة للاربطة LARS في علاج حالات التمزق في أربطة وتر العرقوب (وتر اخيل) الحادة والمزمنة توفر تقنية ثابتة وفعالة للإصلاح. أنها تزيل الحاجة إلى استئصال الطعم الذي لا طائل منه، كما انها تقلل من مضاعفات ما بعد الجراحة، ولكن الأهم من ذلك، ان هذه التقنية تحسن النتائج الوظيفية للمرضى. اعتماد هذه التقنية لا يستوجب الحاجة الى تجميد كاحل المريض في جبس بعد العملية ، بل باستطاعة المريض ان يقوم بتحريك كاحله بعد يوم من الجراحة. يمكن للمرضى العودة إلى الحياة الطبيعية و الى ممارسة النشاطات الرياضية في فترة زمنية قصيرة نسبيا. لم تسجل اي حالة اعادة تمزق عند اعتماد هذه التقنية.
العناية الجراحية بالكسر
مع خبرة أكثر من عقدين في العناية الجراحية بالكسور في مركز الجامعة الأميركية الطبّي في بيروت، استطعنا اكتساب خبرة واسعة وشاملة في علاج الإصابات العضلية الهيكلية.
نحن نسعى الى تقديم تشخيصات دقيقة وعلاجات مبتكرة على مستوى دولي رائد مع خدمة ذات جودة عالية للمرضى من جميع الأعمار.
الخبرات:
- الإصابات العضلية الهيكلية في الاطراف العلويّة لدى الأطفال والبالغين
- الاصابات العضلية الهيكلية في الاطراف السفلى لدى الأطفال والبالغين
- كسور الحوض والحق
- صفيحة تثبيت طرفي العظم عبر جراحة ذات حد ادنى من الغزو (MIPO)
- إصلاح حالات عدم التحام العظم وحالات التحام العظم غير الصحيحة التي تحدث عطب
- معالجة المضاعفات الناتجة عن الكسر و المضاعفات الناتجة عن الإهمال الطبي